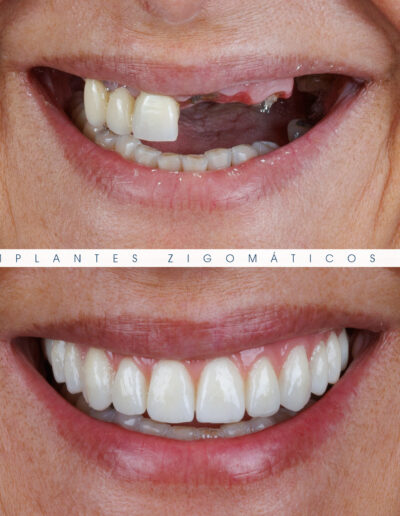
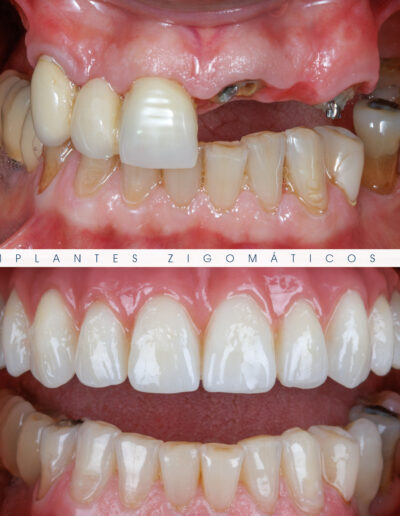
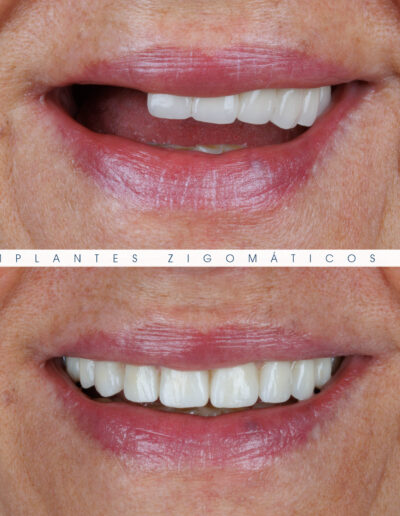
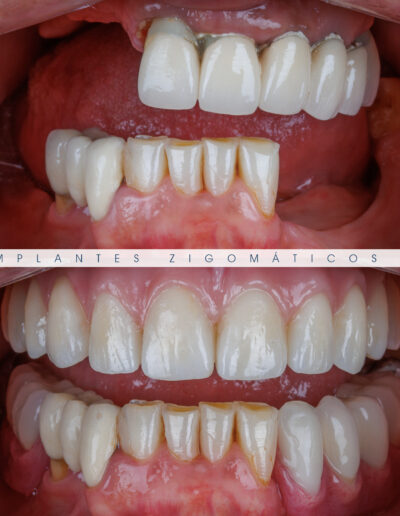
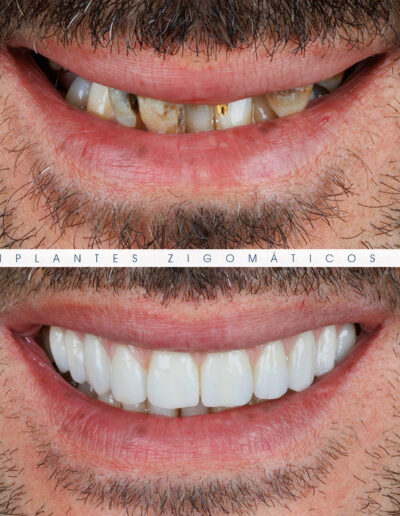
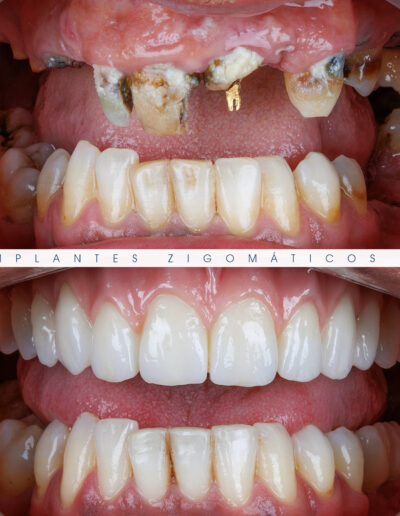
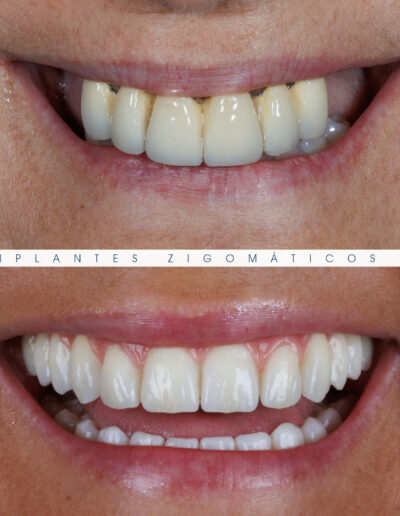
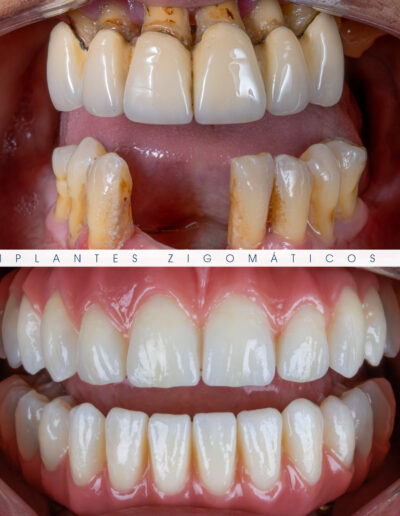
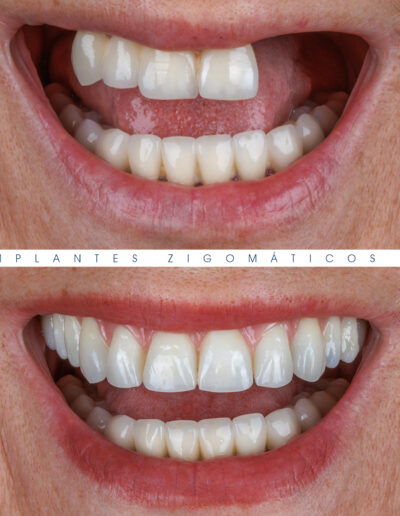
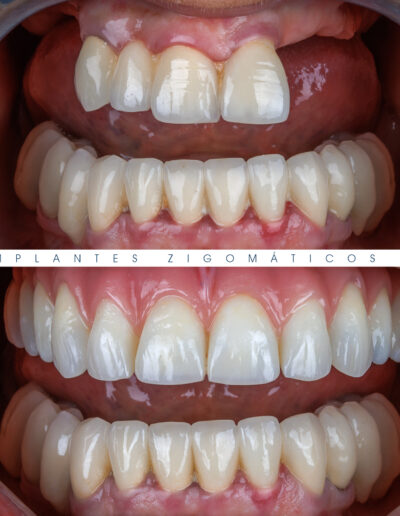
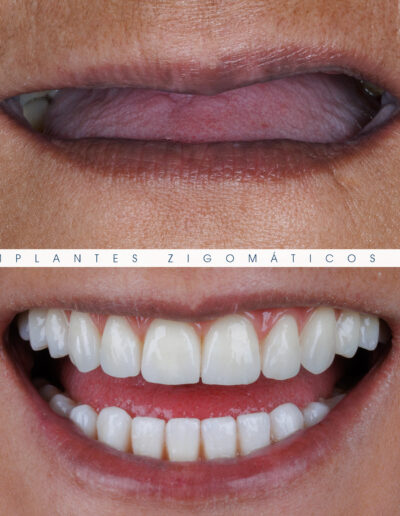
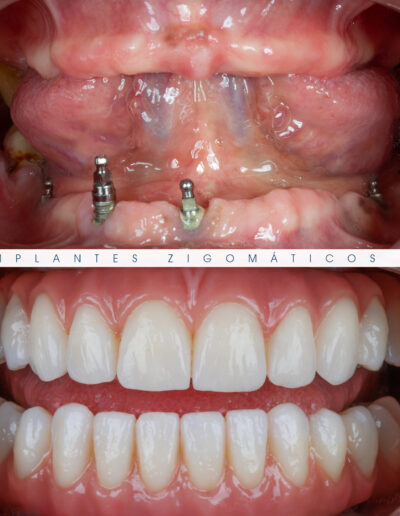
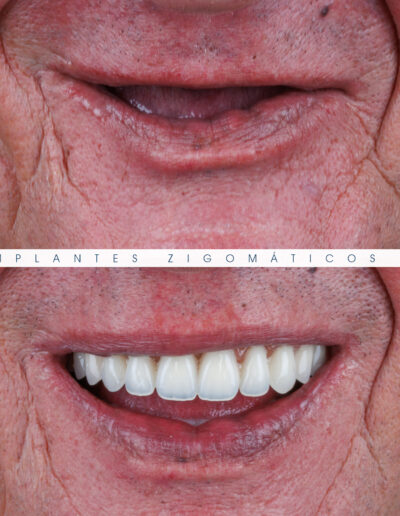
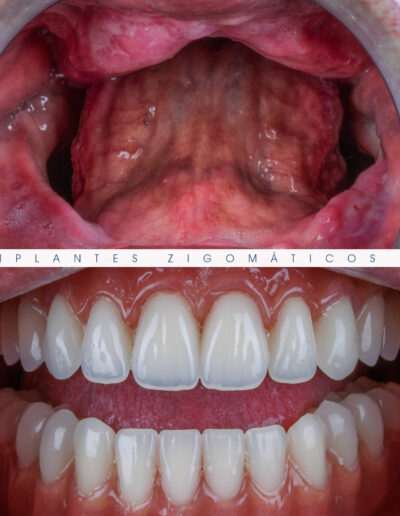
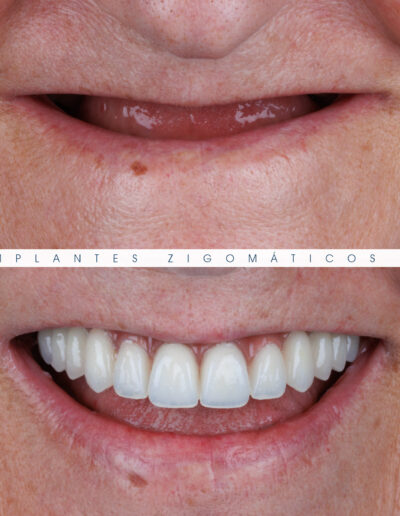
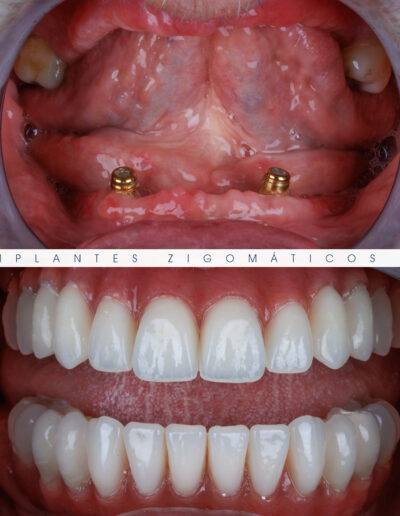
Dr. Fernando Duarte – 25 Anos de Follow-ups
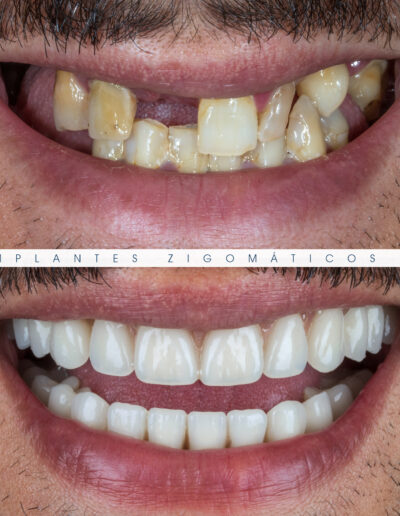
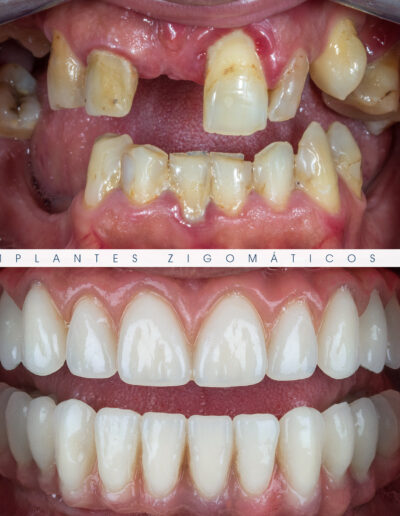
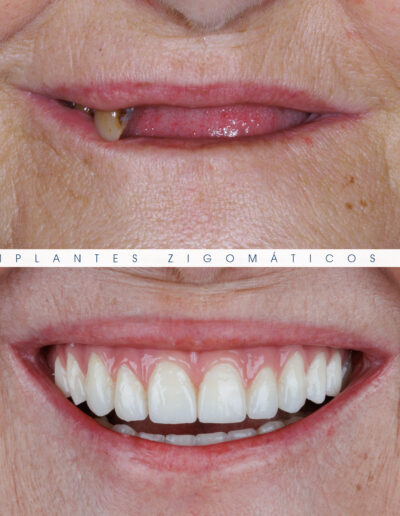
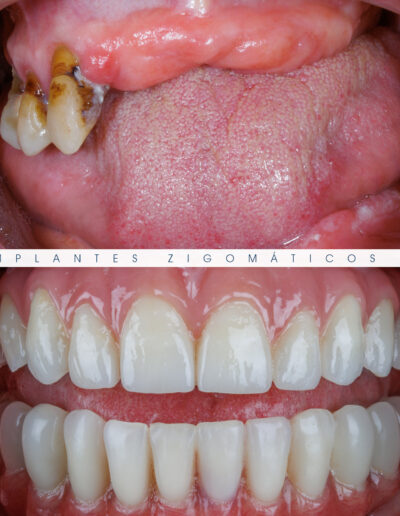
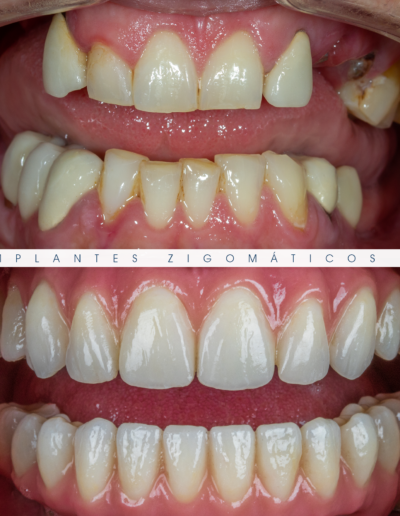
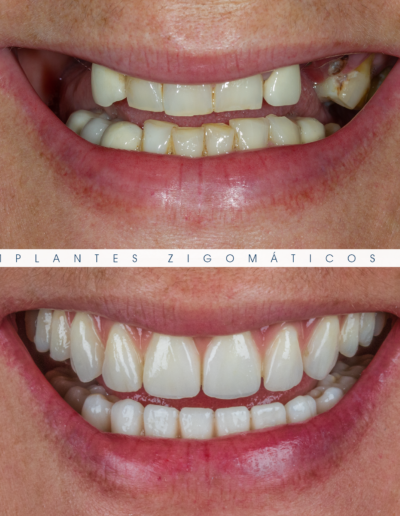
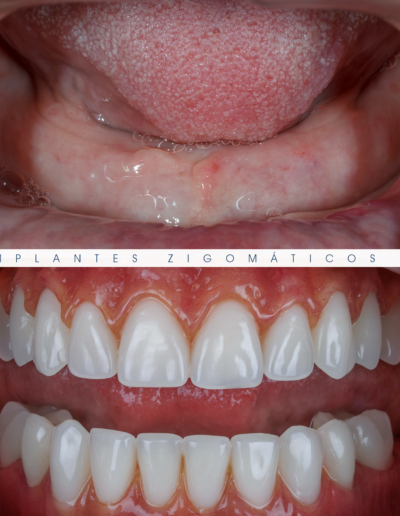
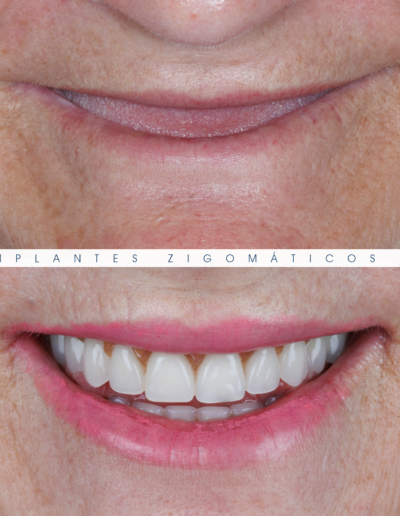
Dr. Fernando Duarte, pioneiro na colocação de Implantes Zigomáticos em Portugal, comemorou em Janeiro de 2025, 25 anos de follow-ups do primeiro caso clínico. Este tipo de implantes destinados à reabilitação de maxilares atróficos traduz uma alternativa viável, segura e previsível na reabilitação deste tipo de pacientes.
São uma alternativa aos implantes dentários tradicionais, utilizados quando não há osso suficiente na maxila. Graças aos modernos avanços tecnológicos, os implantes zigomáticos permitiram que muitos pacientes abandonassem os longos processos de enxerto ósseo e elevação de seios maxilares.
O processo envolve um procedimento cirúrgico que requer treinamento e experiência adequados.
Consulta de Avaliação Implantologia

Implantes Zigomáticos: Limites da Reabilitação
INTRODUÇÃO
A reabilitação da função orofacial de pacientes total e/ou parcialmente edêntulos, antes do advento do conceito da osteointegração, era efectuada com recurso a próteses removíveis. Em 1965 foram usados pela primeira vez implantes osteointegrados para tratar pacientes edêntulos [1]. As técnicas de osteointegração para reabilitação maxilar são mais complexas que as de reabilitação mandibular, devido à proximidade das cavidades nasais e seios maxilares, ao grau de reabsorção óssea maxilar (em particular na região posterior por extracções precoces, processos periapicais e pneumatização dos seios maxilares) e à qualidade do osso maxilar, mais vascularizado e menos denso que o osso mandibular [1]. Os pacientes com disponibilidade óssea maxilar adequada são excepções, a maioria apresenta diferentes graus de atrofia que obrigam ao recurso a técnicas alternativas de utilização do osso existente (ex. implante pterigóide), recurso a enxertos ósseos autógenos ou aloplásticos (ex. enxertos ósseos onlay na maxila, enxertos ósseos do seio maxilar) ou técnicas osteogénicas de distracção (ex. Fractura maxilar Le Fort I) [2]. Estes procedimentos apesar de poderem oferecer maiores taxas de sucesso para a osteointegração apresentam desvantagens, nomeadamente, a necessidade de múltiplas intervenções cirúrgicas, restrição do uso de prótese por um longo período transicional (mínimo 4 meses), maior morbilidade, maiores custos cirúrgicos e de hospitalização [1],[2]. No inicio dos anos 90, com a sua experiência em investigação animal e humana, P. I. Brånemark reconheceu que a introdução de implantes nos seios maxilares não comprometia necessariamente a saúde dos seios e considerou o uso do osso zigomático como ponto de ancoragem para implantes, que assegurariam a reabilitação protética de doentes mutilados, resultantes de cirurgias de ressecção tumoral, trauma ou defeitos faciais congénitos [3],[4]. Como estas intervenções foram bem sucedidas e a estabilidade a longo prazo destes implantes foi verificada, em 1997 Brånemark desenvolveu o implante zigomático, que proporciona fixação óssea em condições de grave reabsorção ou perda óssea na maxila posterior, com a vantagem de eliminar a necessidade de enxertos ósseos na sua área de intervenção [1],[2],[3],[4]. Os implantes zigomáticos são parafusos de titânio comercialmente puro, disponíveis em 13 comprimentos diferentes dos 32 aos 62,5 mm. Possuem uma cabeça pré-angulada, que permite compensar a angulação entre o osso zigomático e a maxila. A extremidade de contacto com o osso zigomático tem um diâmetro de 4mm e a extremidade de contacto com o processo alveolar da maxila possui o diâmetro de 4,5mm [3],[4],[5],[6]. O conceito original de P. I. Brånemark, considerava o uso de dois implantes zigomáticos ao nível da maxila posterior, combinado com 2 a 4 implantes convencionais na pré-maxila. Este método pode não excluir o recurso a enxertos ósseos na região abaixo da abertura nasal (pré-maxila) [2],[3],[4],[5]. Consequentemente e no esforço de proporcionar cirurgia sem enxertos ósseos, desenvolveram-se técnicas modificadas que utilizam múltiplos implantes zigomáticos ancorados no osso zigomático – Técnica Quadrilex [6],[7].

AVALIAÇÃO E PLANEAMENTO PRÉ-CIRÚRGICO
A colocação de implantes zigomáticos exige avaliação do paciente a três níveis anatómicos: maxilar superior, seios maxilares e osso zigomático [3]. A avaliação com base no exame físico não é suficiente, sendo necessário utilizar meios complementares de diagnóstico como Ortopantomografia (OPG) (Figura 1[A]), Telerradiografia de Perfil e a Tomografia Computorizada (TC) com cortes tomográficos axiais e coronais (Figura 1[B] e 1[C]), com reconstrução imagiológica bi e tridimensional sempre que necessário. As imagens de TC permitem observar a maxila e seios perinasais, avaliando a disponibilidade óssea e existência de patologia sinusal. O osso zigomático pode ser avaliado quanto à densidade, espessura e volume da região de inserção do implante [3],[4],[5],[6],[7],[8],[9]. Software informático específico permite a realização virtual do procedimento cirúrgico (Figura 2[A] e 2[C]). Podem ainda ser construídos modelos estereolitográficos que facilitam a visualização das estruturas e planeamento pré-cirúrgico de modo a minimizar os riscos, os erros de angulação e posicionamento dos implantes [3],[4],[5],[6] (Figura 3[A], 3[B] e 3[C]). A partir das técnicas imagiológicas podem ser confecionados guias cirúrgicos de posicionamento dos implantes [4],[5],[9]. Contudo, outros parâmetros devem também ser avaliados, nomeadamente, o tipo de reabilitação protética pretendida e suas limitações, aspecto psicológico do doente, idade e reversibilidade do tratamento [4],[5],[6].
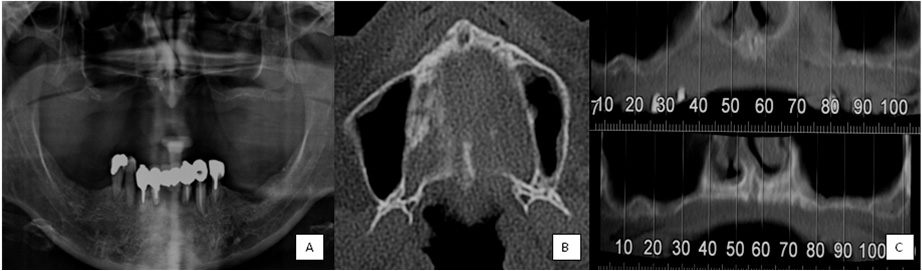
[A] Ortopantomografia [B] Tomografia Computorizada corte axial [C] Tomografia Computorizada corte coronal
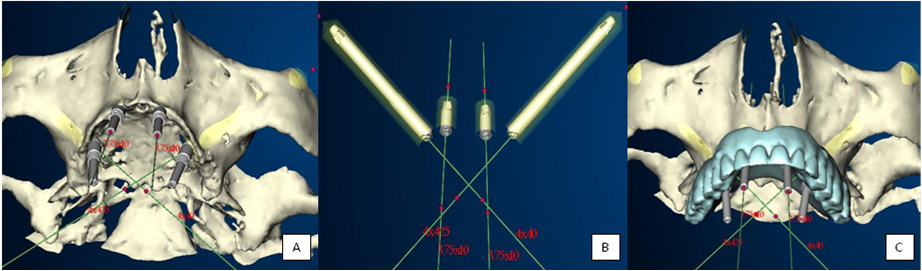
Figura 2- [A] Planeamento Virtual 3D da colocação dos implantes [B] Visualização tridimensional dos eixos de inserção dos implantes [C] Planeamento Virtual 3D da futura prótese
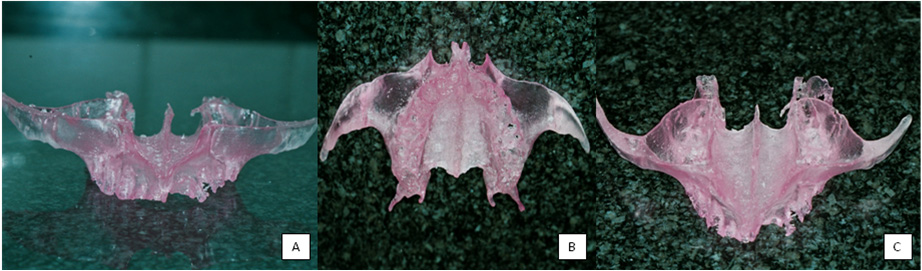
Figura 3- [A] Modelo Estereolitográfico vista frontal [B] Modelo Estereolitográfico vista inferior [C] Modelo Estereolitográfico vista superior
PROCEDIMENTO CIRÚRGICO
A cirurgia para colocação de implantes zigomáticos apresenta um carácter ambulatório e é realizada sob anestesia geral, podendo o doente ter alta algumas horas após o seu término [2],[3],[4],[5],[6],[10]. O procedimento inicia-se com uma incisão palatina ao longo de todo o rebordo maxilar, ou opcionalmente, com incisão no fundo do vestíbulo maxilar (tipo Le Fort I), podendo ser necessárias incisões de descarga, para facilitar o descolamento dos tecidos moles em toda a espessura da maxila, desde o aspeto posterior até às fossas nasais e o rebatimento do tecido, desde a crista maxilar até à região do corpo do osso zigomático [2],[3],[4],[5],[6],[7],[8]. Devem ser identificados o nervo e vasos infraorbitários, o processo zigomático da maxila e a incisura zigomática [3],[4],[5],[6]. De seguida, efectua-se o descolamento e rebatimento da fibromucosa palatina identificando os orifícios palatinos posteriores [3],[4],[5],[6]. Nesta fase todo o maxilar está exposto. Abre-se uma janela óssea na região supero-lateral da parede anterior da maxila, no limite entre o osso zigomático e o seio maxilar, para possibilitar o acesso ao interior do seio maxilar, o afastamento da membrana de Schneiderian, a visualização e encaminhamento do implante [3],[4],[5],[6]. Este acesso é também útil, durante o procedimento cirúrgico, para arrefecimento das brocas, irrigação e limpeza do seio durante e após a colocação do implante [3],[4],[5],[6]. Inicia-se a instrumentação cirúrgica, com perfuração e alargamento do leito ósseo receptor do implante. As perfurações realizam-se no aspecto palatino da região alveolar da maxila, atingem o seio maxilar e prosseguem junto à parede lateral do processo zigomático maxilar, até penetrar novamente em osso cortical no corpo do osso zigomático [4],[5],[6]. Pretende-se transfixar o corpo do osso zigomático, de forma a garantir uma ancoragem bicortical e a utilização de toda a área passível de osteointegração [4],[5],[6]. Depois de criado o leito ósseo maxilar e zigomático insere-se o implante com recurso a um motor de baixa rotação ou chave manual adequada. Após colocação do implante encerra-se a sua extremidade intra-oral com um parafuso de cobertura ou multi-unit e suturam-se os tecidos moles (fio reabsorvível preferencialmente) [3]. Não existem evidências que defendam o encerramento da trepanação do seio maxilar [3]. A técnica original acima descrita, pode ser adaptada e simplificada em certos casos, de modo a possibilitar a emergência do implante sobre a crista alveolar e em regiões mais anteriores da maxila. Neste procedimento, designado de Sinus Slot Technique, o implante não atravessa o seio maxilar, é criado um sulco na face externa da parede anterior da maxila, através do qual se guia o implante desde o local de perfuração intra-oral até ao local de inserção zigomático, na junção entre o bordo orbital lateral e o arco zigomático [2],[8]. Segundo o protocolo original de P.I. Brånemark, o sector anterior da maxila é reabilitado com recurso à colocação de 2 a 4 implantes osteointegrados convencionais, de acordo com a disponibilidade óssea local, sendo por vezes necessário proceder a técnicas de enxerto ósseo para garantir a viabilidade dos implantes [2],[3],[4],[5]. O método Quadrilex, modifica o protocolo original por utilizar quatro implantes zigomáticos, com o objetivo de eliminar a necessidade de enxertos ósseos ou outras técnicas de aumento do património ósseo [6],[7]. Esta técnica permite a reabilitação do paciente em apenas um tempo cirúrgico e apesar de ser mais exigente em termos técnicos para o cirurgião, não apresenta maiores complicações pós-operatórias que o procedimento original [7].
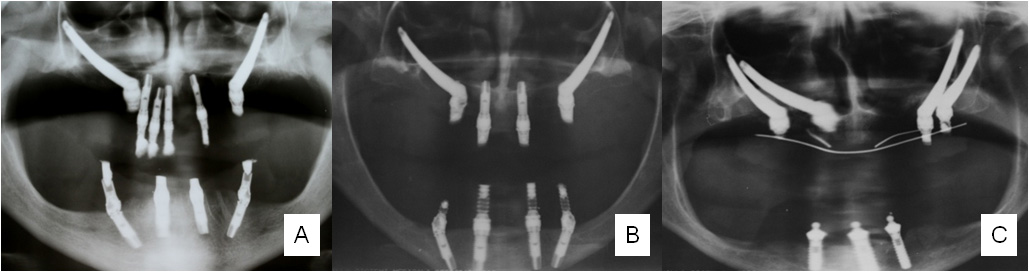
Figura 4- [A] Protocolo original com 2 implantes zigomáticos e 4 implantes standard [B] Protocolo original com 2 implantes zigomáticos e 2 implantes standard [C] Técnica Quadrilex: 4 implantes zigomáticos
PROCEDIMENTO PROTÉTICO
A reabilitação protética inicia-se logo após o término da cirurgia com a colocação de pilares multi-unit nos implantes, moldes e posterior registo das relações intermaxilares em silicone rígido de presa rápida ou em cera [4],[5],[6],[11]. No laboratório é reproduzido um modelo utilizando réplicas dos pilares multi-unit e construi-se uma prótese total em acrílico de alta densidade com uma oclusão de primeiro molar a primeiro molar (12 dentes) [11]. O enceramento de diagnóstico é experimentado em boca para controlar as dimensões horizontais e verticais, verificar a qualidade de oclusão e detalhes estéticos de forma e sombras dos dentes. Após todas as rectificações a prótese provisória é encaixada utilizando parafusos em titânio. Reavalia-se novamente a oclusão e as relações intermaxilares (se necessário procede-se a ajustes), encerram-se os orifícios de acesso aos parafusos com silicone e o paciente pode finalmente, deixar a clínica com os seus dentes no mesmo dia [4],[5],[6]. Inicia-se de seguida um período de 4 a 6 meses de reparação óssea e tecidular, durante o qual o paciente é acompanhado clínica e radiologicamente (OPG e Radiografia Periapical), com consultas mensais visando a osteointegração dos implantes [4],[5],[6],[11]. Após este período dá-se início à confecção das estruturas protéticas finais, de salientar que a plataforma do implante zigomático é regular e compatível; difere apenas em relação à estabilização dos implantes, que deverá ser feita através de uma estrutura de contenção rígida. Por vezes não é possível oferecer ao paciente carga imediata pós-cirúrgica, principalmente, nos casos de reabsorção maxilar muito extensa, baixa densidade óssea ou falha da estabilidade primária dos implantes (necessário interlock mecânico maior ou igual a 35N). Estes pacientes deverão continuar a utilizar próteses removíveis, por um período de 3 meses, ao fim dos quais será aplicada a prótese fixa provisória implanto-suportada. A estrutura protética total em titânio (Titanium Implant Bridge) é extremamente estética e versátil sendo recomendada para a reconstrução protética definitiva. Este tipo de estrutura apresenta um ajuste passivo e perfeito ao nível do pilar ou do implante, é fabricada a partir de um monobloco de titânio extremamente resistente e leve; de salientar que as interfaces do pilar e/ou do implante são fresadas com precisão tornando-se uma parte integrante da estrutura. A estrutura protética final proporciona várias opções de recobrimento, dependendo das necessidades e requisitos do paciente: wrap-around, acrílico convencional, cerâmica para titânio e cerâmica para titânio conjuntamente com coroas cerâmicas.
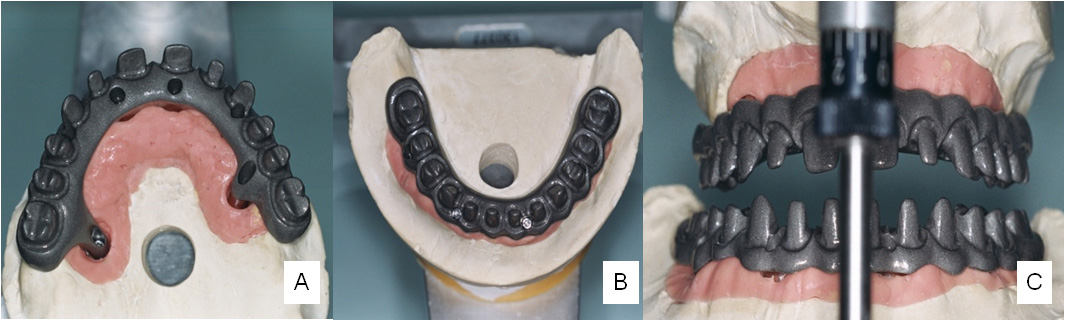
Figura 5- [A] Estrutura superior em titânio [B] Estruturas inferior em titânio [C] Aspecto de ambas as estruturas em articulador
COMPLICAÇÕES PÓS-CIRÚRGICAS
As complicações peri e pós-cirúrgicas são pouco frequentes, estudos prospectivos de seguimento de pacientes entre 6 meses a 10 anos após colocação dos implantes referem taxas de sucesso superiores a 90% [2],[9],[12]. As complicações mais prevalentes são: sinusite, infecção peri-implante, deiscência do implante, perfuração do soalho da órbita, falso trajecto do percurso do implante, fístula oro-sinusal, lesões neurológicas (parestesias faciais), dificuldades de higienização, disartria (geralmente resolvida com alteração da prótese ou recurso a terapia da fala) e insatisfação estética [8],[9],[12],[13]
CONCLUSÃO
O desenvolvimento do implante zigomático ocorreu com o objetivo de reabilitar pacientes com grandes mutilações faciais como: hemimaxilectomia, ressecção tumoral, traumatismos ou defeitos congénitos. Este procedimento tem vindo a ganhar um número crescente de indicações, que englobam extensa reabsorção maxilar (principalmente, no sector posterior), fenda palatina, deiscência de enxerto ósseo ou quando este está contra-indicado [1],[2],[3],[4],[5],[9],[12],[14],[15].
As vantagens desta técnica face às técnicas alternativas de aumento do património ósseo são evidentes:
– O tempo de cirurgia é significativamente reduzido, para além de se proceder à reabilitação do paciente em apenas uma cirurgia, podendo-se em alguns casos possibilitar ao doente carga e função orofacial imediatas [4],[5],[6];
– As taxas de sucesso da osteointegração com implantes zigomáticos são superiores a 90% comparativamente a taxas de sucesso de 75% em técnicas de enxerto ósseo no seio maxilar, sem a ocorrência de potenciais complicações associadas à recolha e aplicação do enxerto ósseo [2],[3],[9];
– Não é necessário maior tempo de laboratório ou de provas protéticas quando comparado com a utilização de implantes standard [2] e os resultados estéticos são equivalentes;
– Os gastos monetários são significativamente menores [2];
– A necessidade de internamento e hospitalização é minimizada [2];
– A técnica de implantes zigomáticos apresenta elevada predictibilidade para reabilitação de maxilas total ou parcialmente edêntulas [3],[4],[5].
O uso de implantes zigomáticos deve ser considerado uma técnica de primeira linha em doentes com baixa disponibilidade óssea para reabilitação orofacial.
BIBLIOGRAFIA
[1] Rigolizzo M, Camilli J, Francischone C, Padovani C e Brånemark P-I. (2005). Zygomatic bone: anatomic bases for osseointegrated implant anchorage. Int J Oral Maxillofac Implants, 20(3): 441-447.
[2] Ferrara E e Stella J. (2004). Restoration of the edentulous maxilla: The case for the zygomatic implants. J Oral Maxillofac Surg, 62: 1418-1422.
[3] Malevez C, Daelemans P, Adriaessens P e Durdu F. (2003). Use of zygomatic implants to deal with resorbed posterior maxillae. Periodontology, 33: 82-89.
[4] Duarte F e Ramos C. (2006). «All-On-Ten» – função imediata com implantes Brånemark® em pacientes desdentados totais. Aesthetic&Implant, Primavera: 34-39.
[5] Duarte F e Ramos C. (2007). Planeamento cirúrgico e protético virtual do implante Zygoma utilizando o sistema NobelGuide. Dentistry Clínica, Maio: 14-18.
[6] Duarte F e Ramos C. (2007). Nova alternativa na reabilitação oral – Quadrilex. Temática, 2: 29-37.
[7] Bothur S, Jonsson G e Sandahl L. (2003). Modified technique using multiple zygomatic implants in reconstruction of atrophic maxilla: A technical note. Int J Oral Maxillofac Implants, 18(6): 902-904.
[8] Peñarrocha M, Uribe R, García B e Martí E. (2005). Zygomatic implants using the sinus slot technique: Clinical report of a patient series. Int J Oral Maxillofac Implants, 20(5): 788-792.
[9] Vrielinck L, Politis C, Schepers S, Pauwels M e Naert I. (2003). Image-based planning and clinical validation of zigoma and pterygoid implant placement in patients with severe bone atrophy using customized drill guides. Preliminary results from prospective clinical follow-up study. Int. J. Oral Maxillofac. Surg., 32: 7-14.
[10] Balshi T e Wolfinger G. (2002). Treatment of congenital ectodermal dysplasia with zygomatic implants: A case report. Int J Oral Maxilofac Implants, 17(2): 277-281.
[11] Duarte F, Ramos C e Mendes J. (2002). Brånemark Novum®: Uma nova alternativa na reabilitação oral. Portugal Implantologia, 1: 30-32.
[12] Malevez C, Abarca M, Durdu F e Daelemans P. (2004). Clinical outcome of103 consecutive zygomatic implants: a 6-48 months follow-up study. Clin. Oral Impl. Res., 15: 18-22.
[13] Al-Nawas B, Wegener J, Bender C e Wagner W. (2004). Critical soft tissue parameters of the zygomatic implant. J Clin Periodontol, 31: 497-500.
[14] Pham A, Abarca M, Mey A e Malevez C. (2004). Rehabilitation of a patient with cleft lip and palate with an extremely edentulous atrophied posterior maxilla using zygomatic implants: Case report. Clef Palate-Craniofacial journal, 41(5): 571-574.
[15] Nakai H, Okazaki Y e Ueda M. (2003). Clinical application of zygomatic implants for rehabilitation of severely resorbed maxilla: A clinical report. Int J Oral Maxillofac Implants, 18(4): 566-570.